
От всички тъкани в човешкия организъм най-голямо значение за съвременната имплантология има безспорно костната тъкан. Тя задържа зъбните импланти в организма - без наличие на достатъчно кост и без имплантатът да е добре интегриран към нея бързо се стига до провал в лечението. Съвременните имплантатни системи се изработват почти само от титан, обработен чрез ецване, който материал се интегрира безпроблемно към костната тъкан. Този процес се нарича остеоинтеграция и е отдавна проучен подробно и в детайли от различни изследователски екипи в цял свят. Необходимо е единствено да се изгради достатъчна по обем и плътност кост, за да бъде успешно едно лечение с имплантати; разбира се, значение има и конфигурацията на меките тъкани около един имплант, но костта е тази, която в повечето случаи е определяща за краткосрочния и дългосрочен успех в лечението. В по-голямата част от случаите наличната кост е достатъчна за поставяне на имплантат; има обаче и немалък брой пациенти, които се нуждаят от увеличаване на наличния костен обем. Това става чрез съвременните методи на костна пластика. В практиката се прилагат различни оперативни методики за увеличаване на костния обем, които през последните няколко десетилетия се развиха доста поради цялостното развитие на имплантологията като спецаилност; костна пластика обаче се прилага и в различни области на ортопедията и травматологията, лицево - челюстната хирургия и неврохирургията, като повече информация за различните остеопластични методи в лицево - челюстната хирургия можете да прочетете в тази секция на нашия сайт.
Най-общо за да се образува нова костна тъкан, е необходимо в организма да се постави остеопластичен материал. Последният се резорбира и на негово място се образува здрава нова кост (както е при повечето съвременни материали) или трансплантатът сраства плътно с костта и образува блок от плътна тъкан със смесен строеж (остеокондуктивност) - такива материали са били прилагани повече в миналото. При днешното развитие на имплантологията стремежът е да се използват материали, които имат свойството остеоиндуктивност - да предизвикват формиране на нова костна тъкан дори в участъци, в които няма никаква налична кост; докато остеокондуктивност означава срастване към вече наличната костна тъкан и формиране на хибридна тъкан с повишена плътност и здравина. В действителност единствено при костните морфогенетични протеини има единствено свойството остеоиндуктивност - при всички останали материали за костна пластика двете свойства са изразени в различна степен, като е застъпена предимно кондуктивността или предимно индуктивността в различни съотношения.
Най-общо материалите за костна пластика се делят на няколко вида - автографтове, алографтове и ксенографтове - от английски графт - присадка. Автотрансплантатите са костни тъкани (блокчета или отпилки), които се вземат от организма на пациента и се присаждат на мястото, на което е необходимо да се образува нова костна тъкан. Тъй като автографтът представлява витална костна тъкан, логично и закономерно резултатите при неговото приложение са най-добри - той се реваскуларизира с кръвоносни съдове от реципиентната ложа със скорост от един милиметър на ден. Предимствата на костните автотрансплантати са големи, но недостатък е необходимостта от допълнителна оперативна интервенция за осигуряване на графта - която интервенция може да бъде болезнена и травматична и понякога оплакванията на пациента от донорската ложа са значително по-големи от тези на реципиентното място.
Алографтовете са костни трансплантати, които са взети от същия биологичен вид (при човека - лиофилизирана човешка кост) и също имат отлични качества с изключение на това че при тях липсва реваскуларизацията (прорастването на нови кръвоносни съдове), тъй като алографтът не представлява жива костна тъкан. Като химичен и биохимичен състав алотрансплантатът е изключително близък до собствената костна тъкан на пациента, поради което също се интегрира бързо и лесно на мястото на апликацията си; все пак съдържа чужди за организма биологични субстанции, които е възможно да предизвикат имунопатологична реакция. Ето защо при процеса на производството се извършва така наречената лиофилизация - извличане на тези протеинови молекули, за да не се налага имуносупресивно лечение за известен период от време след поставяне на графта.
Ксенографтовете към момента са най-често използваните в цял свят остеопластични материали. Както показва името им (от латински ксено - чужд), те нямат човешки произход. Делят се на две групи - от животински произход или изцяло синтетични. Предимство на ксенографтовете е високата степен на минерализация, поради което на мястото на апликацията им се формира здрава и плътна нова костна тъкан. Материалите от животински произход също се подлагат на лиофилизация, тъй като протеиновото им съдържание е в състояние да предизвика още по-силна имунна реакция в сравнение с човешката кост - животинските белтъчни молекули като химичен състав са доста по-различни от човешките. Синтетичните костозаместители нямат нужда от лиофилизиране, тъй като техният химичен състав е изцяло минерален - липсват протеинови молекули, липиди или полизахариди. В същото време те са източник на минерални субстанции, които са основната неорганича съставка на костната тъкан и поради това се възприемат също бързо и сигурно от организма.


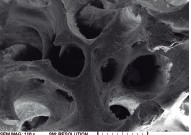
Скенираща електронна микроскопия (SEM) на нормална човешка кост (вляво) и на остеопластичен материал в стадий на резорбция (вдясно) - в случая Osteon - Южна Корея. Използвано е увеличение 120 пъти; заснети са порите на изкуствения материал, които са с диаметър 300 - 500 микрометра. При синтетичните костозаместващи материали резорбцията е бавна и продължава понякога десетки години - на мястото на поставянето се формира хибридна тъкан (няма много общо с хибридните войни и хибридните заплахи от някои авторитарни режими), която е нещо средно между нормалната костна тъкан и частиците на изкуствената кост. Тази хибридна тъкан всъщност е полезна за организма - тя представлява плътна, здрава тъкан с висока твърдост, която осигурява адекватната задръжка на зъбните импланти. Най-бавно се резорбира хидроксиапатитът - поради това и той се предлага най-рядко от всички производители, намира приложение при необходимост от формиране на наистина плътна и силно минерализирана кост. По-бързо се резорбира бета - трикалциевият фосфат; много производители на дентални материали предлагат и смеси от двата материала в съотношение 1:1 или 60:40 в полза на бета - трикалциевия фосфат.

Остеопластичен материал Easy Graft 400. През 2007 - 2008 година материалът беше доста разпространен в България, тъй като беше доста лесен за употреба и даваше отлични клинични резултати. Материалът е двукомпонентен - смесват се гранули, които са с неорганичен състав, с течност на метилметакрилатна основа. Това води до втвърдяване на получената субстанция в рамките на 6 - 7 минути след апликацията. По този начин материалът запазва своята форма, която може да се моделира през това време и да се съобразява с формата на костния дефект. След въвеждането на концентрираните растежни фактори обаче постепенно Easy Graft 400 излезе от употреба - тъй като sticky bone (лепкавата кост) дава доста по-добри клинични резултати, а и цената на материала е доста по-ниска.
Ако желаете безплатна консултация по повод поставяне на зъбни импланти, можете да си запишете час на телефон 032 642056
Можете да зададете въпроси на електронен адрес office@ralev-dental.bg, ralev@dentist.bg и ralev_dental@abv.bg
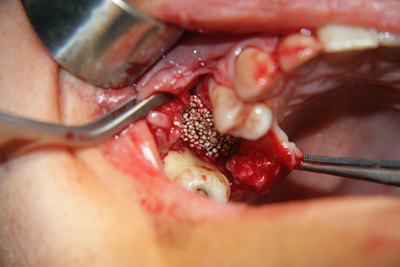
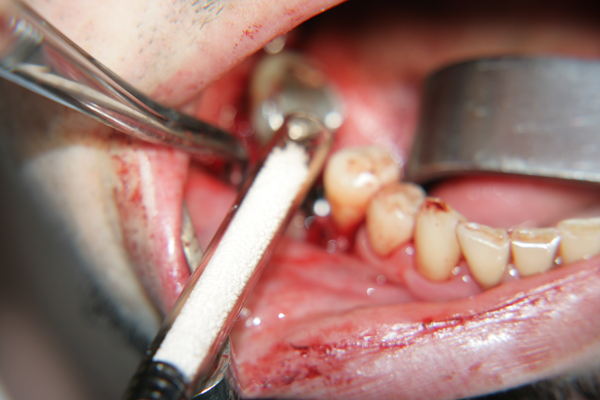
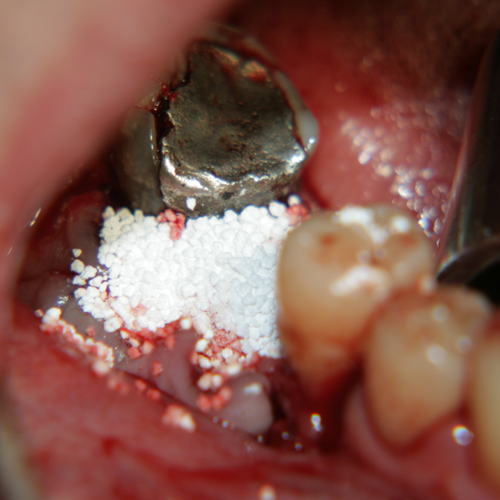
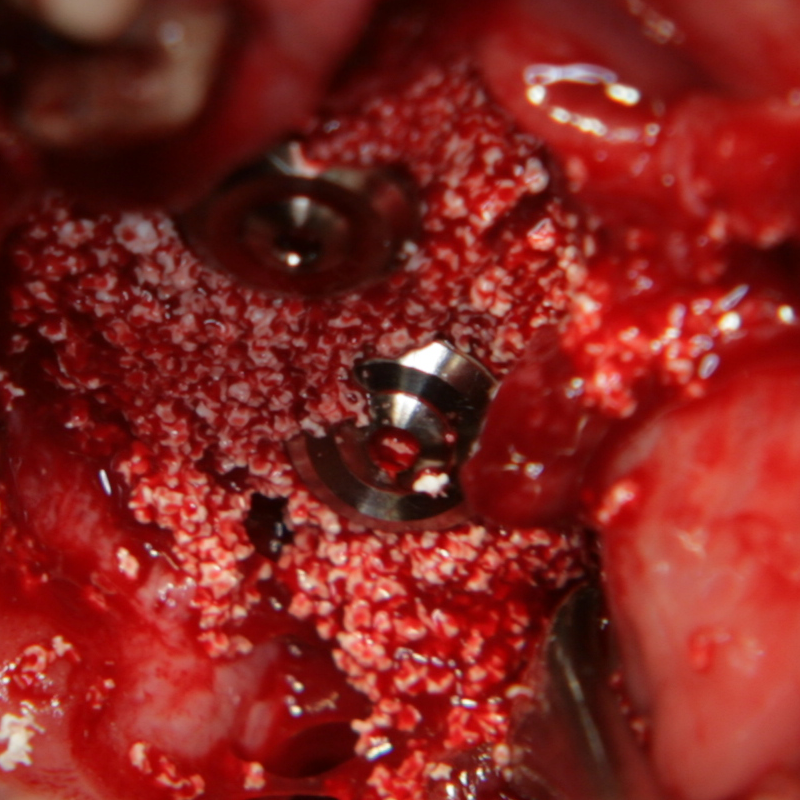
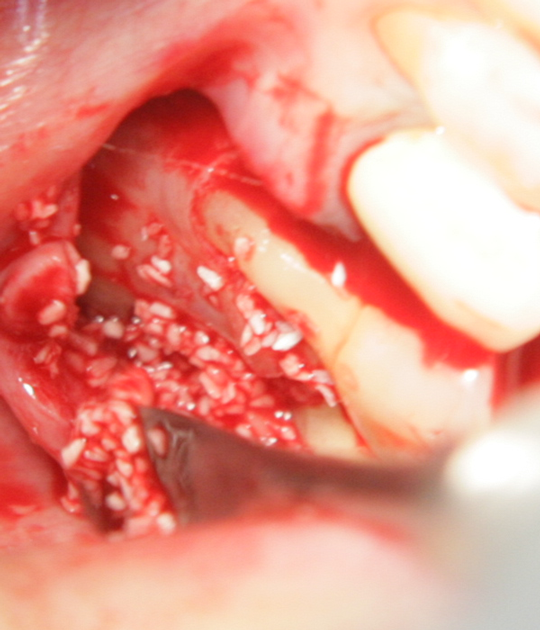
Апликация на изкуствената кост на мястото на костния дефект
Случай на двуетапно повдигане на синусов под
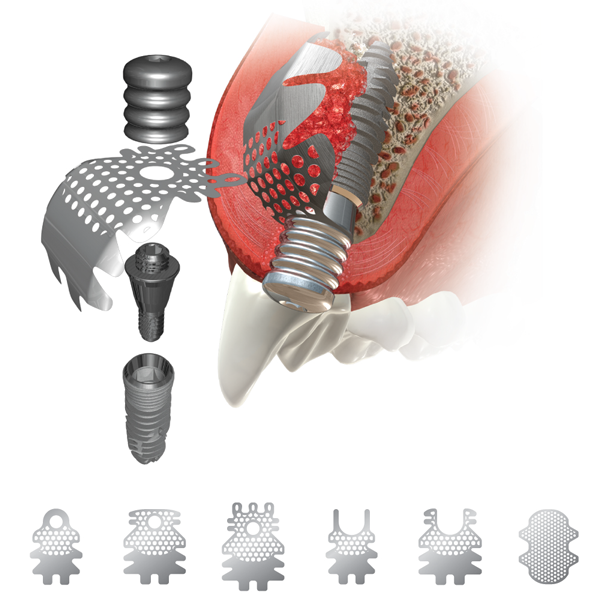
Титанова мембрана
Имплантологичен семинар на остров Джеджу
Още информация за костната пластика
Имплант
Вход в
нашия форум
Остеопластичен материал Osteon - произведен от
Dentium (Южна Корея).
Официален представител за
България - Ралев
Дентал АД Клиничен случай на костна пластика,
осъществена от проф. Юнг-Кюн Ким, Университета в Сеул, Южна Корея. Повечето
корейци носят фамилното име Ким, включително и Вождът на Революцията в Северна
Корея Ким Чен Ир. Настоящата страница е конструирана през 2010 година, когато
именно той беше лидер на страната; към момента Северна Корея се управлява от
неговия син Ким Чен Унг. Но това е друга тема...На тази снимка проф. Ким от Сеул
е осъществил технически най-простата и лесна костна пластика, с която
препоръчваме да започнат всички начинаещи. Става въпрос за апликацията на
костнозаместващ материал около шийката на естествен зъб или имплантат (както е в
случая). Всеки начинаещ орален хирург според нас би следвало да започне именно с
такава костна пластика, за да свикне с начина на работа с материала - неговото
поставяне, моделиране, зашиването на ламбото отгоре, евентуалната употреба на
мембрана и т.н. Именно костна пластика от такъв тип
беше приложена при поставянето на
първия имплантат от системата
TBR в
град Хасково - за повече
информация кликнете
тук...
Всеки практикуващ клиницист се налага да извършва процедури на костна
пластика при най-разнообразни костни дефекти. На горната снимка - запълване с
гранули от бета - трикалциев фосфат на периапикална кистозна лезия около
корените на двата горни централни резеца. Извършена е цистектомия, при която се
формира костен дефект с овална форма и напречен размер около 8 мм. Разбира се,
регенераторните способности на костта в организма са отлични при добър общ
здравен статус и дори и без поставяне на изкуствена кост дефектът ще оздравее.
При апликация на остеопластичен материал обаче оздравителният процес ще бъде
по-бърз, по-сигурен и съпроводен с много по-малко усложнения. Така например
според клиничния опит на нашия екип поставянето на изкуствена кост значително
намалява размера на постоперативния хематом - вероятно поради силната порьозност
на костта кръвта попива по капилярен път в гранулите и не се натрупва в
затвореното пространство под периоста и в меките тъкани - само по себе си това е
показание за поставяне на изкуствена кост. Освен това остеопластичният материал
осигурява образуването на значително по-голям костен обем постоперативно, което
е от значение в бъдеще при евентуалното поставяне на зъбен имплант, дори и
увеличеният костен обем да е само в периапикалната област.
Все още в съвременната литература се води спор: дали е по-добре да се
извършва костна пластика или трябва да се прилагат методи, при които това се
избягва? Човешкият ум е изобретателен и в началните години на развитието на
имплантологията редица автори са въвели различни имплантатни системи,
позволяващи да се избегне костната пластика. Така например в миналото са се
прилагали игловидните имплантати, целящи заобикалянето на максиларния синус при
пневматичните синуси. В момента нямаме информация някой производител да предлага
на пазара иговидни имплантати. Много автори са се изкушавали да поставят зъбни
импланти в областта на горночелюстния тубер - по този начин също се избягва
синуслифтингът. Правени са различни проучвания при аксиални и наклонени
импланти. В миналото една тотално обеззъбена горна челюст си е била истинско
предизвикателство за имплантолога - ограничено количество кост, значителни
мускулни напрежения в задните области, труден достъп... Тези фактори са накарали
много автори да препоръчат алтернативни методи на лечение при тотално
обеззъбяване на горната челюст - тотални протези и снемаеми конструкции върху
два или три импланта с траверсно - ставни елементи. В далечната 1992 година
Lefkove и Beals публикуват
статия за отличния ефект от моделно - лятите протези при тотално обеззъбени
пациенти - Journal of Oral Implantology - 4: 386 - 393.
Други автори също отричат костната пластика - препоръчват се поставяне на
имплантати в областта на горночелюстния тубер, наклонени имплантати за
заобикляне на синуса, висящи мостови тела и какво ли още не. Много автори
обръщат внимание на наклонените импланти - според техните проучвания наклоненият
имплант има множество предимства като минимална инвазивност при поставянето,
понижени разходи (нещо твърде спорно според нас), висока успеваемост и добри
естетични резултати. Не се откриват разлики при клиничната успеваемост при
аксиални и наклонени имплантати.
Интересна е статията на Marco Degidi и
Diego Nardi - International Journal
of Oral and Maxillofacial Implants, 2010, Vol. 25, nr. 6. Двамата
италиански автори, единият които е частнопрактикуващ зъболекар в Болоня, правят
проспективно проучване за период от три години при наклонени импланти.
Интересното е че въпросните импланти са поставени под всевъзможни наклони с
единствената идея да се избегне костната пластика; освен това те са свързани с
шина, заварена за имплантатните надстройки интраорално. Предвид
значителния опит на нашия екип с различните
заваръчни
технологии понятието интраорална заварка звучеше доста шокиращо, но се оказа
че на света такова животно има и на всичкото отгоре интраоралното заваряване се
прилага от доста години. Все пак подобни методи се прилагат сравнително рядко -
има някои апарати, които извършват точкова заварка - например
Apptiva NS 1100 на производителя Enne Servizi
(Италия). Правени са опити (малко или повече успешни)
за интраорални заварки с високоенергийни лазери.
Авторите сравняват ранната и
късната следоперативна резорбция при аксиалните и наклонени имплантати - не се
открива статистически значима разлика. Успеваемостта е сходна, от порядъка на 97
- 98 %, което се различава от резултата на Calandrielo et
Tomatis (Clin Implant Dental Res, 2005). Според това проучване при
имедиатно натоварване на наклонени импланти се получават тежки периимплантатни
костни резорбции. Авторите обаче в много случаи поставят имплантати с полирана
шийка субкрестално и логично достигат до извода че това не бива да се прави. В
днешно време всички изследователи са единодушни - полираната повърхност е нещо
несъвместимо с понятието остеоинтеграция, костта обича грапави повърхности и
само към тях сраства безпроблемно.
Къси импланти
Наклонени импланти
Вход в
нашия форум
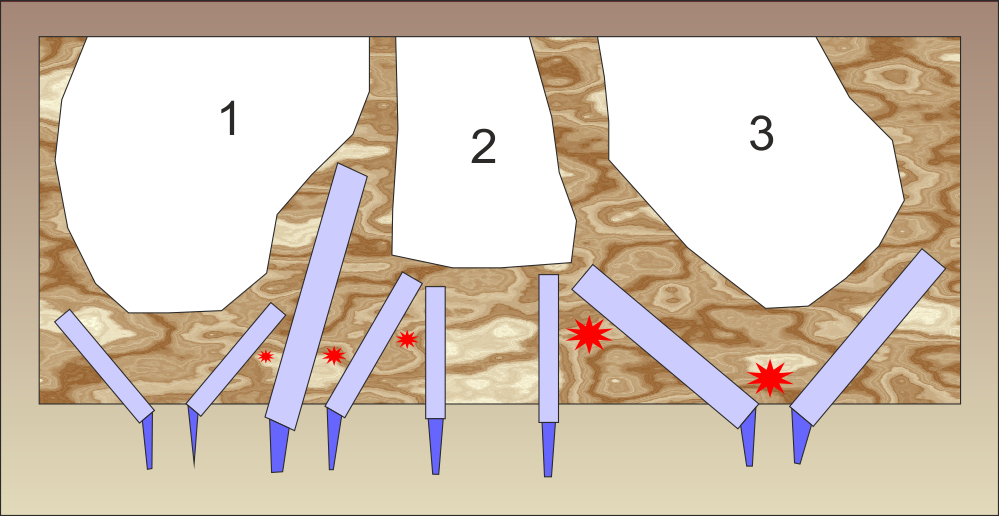
Схема на клиничните случаи на Marco
Delgidi и Diego
Nardi. С идеята да избегнат
повдигането на синусовия
под авторите извършват геометрични чудеса в устата на пациента - поставят
зъбните импланти под всевъзможни ъгли и наклони. С
цифри са означени максиларните синуси и носната кухина, съответно 1 - десен
синус, 2 - носна кухина, 3 - ляв горночелюстен синус. Ако се работи по
конвенционални методи, подобна мостова протезна конструкция би довела до истерия
всеки здравомислещ зъботехник; поради това авторите решават да използват шината,
която да се свърже чрез заваряване с имплантатните надстройки и да шинира всички
импланти в блок. Съгласно съвременните схващания имплантатният блок е нещо много
стабилно и сигурно във времето - имплантатите се шинират един към друг и това
води до рязко намаляване на честотата на ранните и късни провали. Поради
големите ъгли се изискват специфични надстройки по големина и форма - все пак
при изработка на мостова конструкция е необходимо мостоносителите да бъдат
успоредни, за да може мостът да се циментира безпроблемно. Съществува един друг
много голям проблем - за да се подходи по такъв начин, е необходимо много
прецизно позициониране на имплантите. Не трябва те да се разполагат много близо
един до друг в нито една област на триизмерното пространство, за да не се
получават стрес зони - на схемата въпросните зони са обозначени с червени
звездички. Това са места, където костната тъкан между имплантите много изтънява
и в резултат на компресията е възможна костна резорбция - в най-лошия случай
това води до некроза на костта и изпадане на зъбния имплант. За съжаление нещата
са твърде индивудални и много трудно може да се направи предвиждане как би
реагирал организмът на даден пациент в подобна ситуация - с костна резорбция или
уплътняване на костта. Най-общо между два импланта е необходимо да има поне 2
милиметра кост. На фона на съвременните методи за костна пластика всички тези
трудности до голяма степен правят такова лечение неоправдано трудно; все пак
проучването на италианските автори е проспективно и обхваща десетгодишен период.
Публикувано е през 2010 година, което означава че е стартирало някъде около 1998
- 1999, когато все още
синуслифтингът беше екзотичен метод от областта на експерименталната
хирургия.
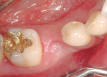
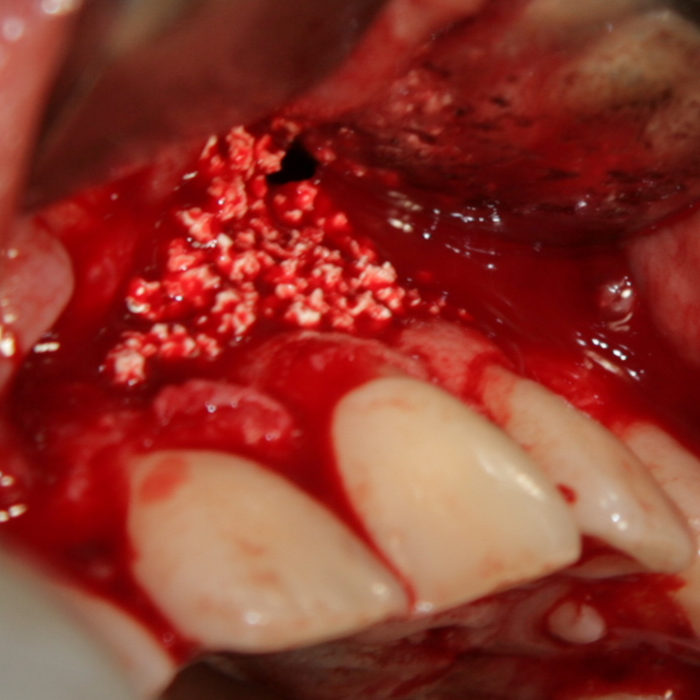
Обширен костен дефект след екстракция на пародонтално компрометиран зъб
и почистване на всички гранулации. Понякога напречният размер на дефекта е
толкова голям, че не е възможно в него да се завие дори и зъбен имплант с
най-големия възможен диаметър - при имплантатната система
Neobiotech това е 7 мм. В
такъв случай не е възможно да се осигури адекватна първична стабилност на
импланта и силно нараства вероятността от провал. Това налага разпробиване на
костта на малко по-голяма дълбочина, за да се осигури поне апикална фиксация. В
случай че долночелюстният канал е на дълбочина от около 1 милиметър под дъното
на дефекта, няма възможност за по-дълбоко разпробиване и следва да се проведе
двуетапно лечение - първоначално се осигуряват възможности за нормален
оздравителен процес на костта и едва след това, на по-късен етап, след около 6 -
12 месеца, се пристъпва към поставяне на зъбен имплант.
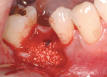
Същият костен дефект, сниман под различен ъгъл
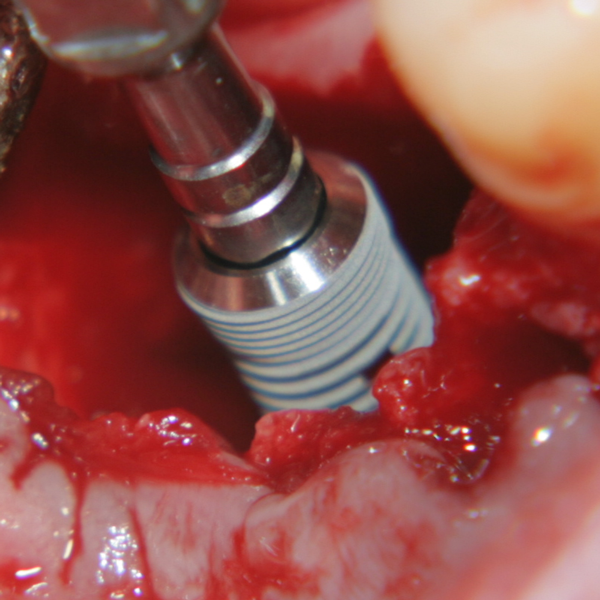
Поставяне на зъбен имплант в горния случай - налична е костна тъкан с
височина около 4 милиметра до канала на долна челюст, което е предостатъчно за
осигуряване на първична стабилност
След поставяне на изкуствената кост е необходимо да се осигури изолация
на оперативното поле от околната среда - това е ключов фактор по отношение на
успеваемостта на костната регенерация. Попадането на епителни клетки, хранителни
остатъци, зъбна плака или слюнка в оперативното поле води до рязко влошаване на
постоперативния резултат. Освен изолацията на оперативното поле, е налице още
един ключов фактор по отношение на успеваемостта на костните аугментационни
процедури - имобилизацията на графта. Също както при поставянето на зъбни
импланти, осигуряването на първична стабилност е важно за осигуряването на
нормален оздравителен процес. При липса на първична стабилност една значителна
част от костозаместващия материал се резорбира, което влошава прогнозата на
зъбните импланти. При многостенни костни дефекти допълнителна имобилизация не е
необходима, тъй като костните стени на дефекта обикновено придържат
трансплантата и той не е възможно да се движи; поради това при пародонтални
джобове и имедиатно поставане на зъбни импланти в алвеоли обикновено резултатите
от костната пластика са отлични. Проблем представляват хоризонталните
аугментации на алвеоларния гребен - при тях костозаместващият материал се
аплицира върху алвеоларния гребен и се разчита на неговата постепенна резорбция
и образуването на нова костна тъкан. При всякакви движения на устните и
букалните тъкани обаче е налице подвижност, което води до постепенната резорбция
на трансплантата. Плътното и сигурно зашиване на меките тъкани обикновено
осигурява доста адекватна първична стабилност и поради това една част от
материала се резорбира, но друга остава и се превръща в здрава кост; колкото
по-голям е дефектът обаче, толкова по-голяма стабилност следва да се осигури.
Така например при костна рецесия с дълбочина 2 милиметра и ширина около 1
милиметър не е необходима някаква по-сериозна имобилизация на графта; ако обаче
зъбният имплант е фискиран само с върха си в костта, а вестибуларно е налице
костен дефект с дълбочина 10 милиметра и ширина 6 милиметра, със сигурност
поставянето на титанова мрежа ще осигури образуване на доста по-сериозен костен
обем и нова костна тъкан с доста по-голяма плътност.
При по-обширни дефекти е необходима по-сериозна имобилизация на
костозаместващия материал. Понякога, както в случая на схемата, е налице костен
дефект с по-голям размер, разположен основно вестибуларно спрямо оптималното
положение на зъбния имплант. Тогава имплантът е фиксиран единствено с апикалната
си част към костта, докато средната и кортикалната му част не се разполагат в
костна тъкан и там следва да се извърши процедура по увеличаване на костния
обем. Повече информация за различните
типове фиксация
можете да получите в
тази секция на нашия сайт. Най-добри, трайни и надеждни резултати от
лечението се получават при образуване на костни тъкани около цялата дължина на
зъбния имплант (в случай че се касае за
bone level
имплант) или около неговата вътрекостна част (в
случай че имплантът е от типа tissue level). Както вече стана въпрос, при малък
обем на костната пластика няма необходимост от стабилизация на графта; при
рецесия на костта от порядъка на 4 и повече милиметра обаче винаги има по-добър
резултат в случай че стабилизацията е подсигурена.
Идеята на това стабилизиране да се осигури първична стабилност. Тази
стабилност е от ключово значение за нормалното протичане на оздравителните
процеси в организма - независимо дали се касае за зашиване на рани на меките
тъкани, консолидация на костни фрагменти при фрактура, фиксация на разкъсани
сухожилия или дори за трансплантация на нервни влакна. Принципите на протичане
на оздравителните процеси са едни и същи - на мястото на тъканния дефект
прорастват капиляри, над дефекта се осъществява епителизация, в дълбочина се
синтезира влканеста съединителна тъкан и при необходимост или при осигурени
условия за това - костна тъкан. Всички тези процеси протичат физиологично в
случай че има осигурена първична стабилност и са нарушени (или протичат по
патологичен начин) при подвижност на тъканите. Именно по тези причини всеки един
трансплантат е необходимо да се стабилизира, като това се извършва по различни
методи. При малък по обем графт самото плътно обшиване на меките тъкани
(лигавица, периост и съединителна тъкан) до голяма степен стабилизира
костозаместващия материал и постоперативните резултати са отлични; при по-голям
обем доста адекватна стабилизация се получава при размесване на частиците на
материала с автогенно фибриново лепило - тогава се
получава така наречената sticky bone, която за период
от 24 часа се втвърдява напълно и за три месеца се преобразува в здрава, добре
васкуларизирана кост. При още по-голям обем на костния
дефект обаче е необходимо допълнително стабилизиране с резорбируеми или
нерезорбируеми мембрани - на схемата горе мембраната е означена със синя линия.
Добри резултати се получават при стабилизация на графта дори и само с
резорбируема колагенова мембрана; още по-добри са резултатите при
нерезеробируема тефлонова мембрана, но е необходима повторна оперативна
интервенция за нейното отстраняване. По литературни данни най-голям костен обем
и най-добра плътност на новообразуваната костна тъкан се получава при
стабилизация на изкуствената кост с метална (титанова) мрежа или плътно титаново
фолио, тъй като металът е ригиден и не позволява на мускулатурата и меките
тъкани да въздействат механично върху трансплантата; разбира се, всяка една
титанова мрежа е необходимо да бъде допълнително фиксирана с малки костни
винтчета (или фрикционни пинове), които са означени с лилав цвят на схемата
горе. На колкото повече места е фиксирана металната мрежа, толкова по-добра е
първичната стабилност; следва да се отбележи, че живеем в триизмерно
пространство, мрежата е равнина, а всяка равнина се определя от поне три точки.
Следователно всяка една титанова мрежа следва да бъде фиксирана поне с три
минивинта или фрикционни пина. Според някои физици четврътото измерение е
времето, така че полу на шега, полу насериозно трябва да се отбележи че е
най-добре пиновете да бъдат четири на брой, тъй като те имат свойството да се
разхлабват и в случай че един от тях се разхлаби, мембраната трябва да остане
фиксирана поне на три точки.
В клиничната практика намират приложение различни видове мембрани. В
различни етапи от развитието на имплантологията се наблюдава по-честото
използване на някои видове и пренебрегване на други - след година или две обаче,
с натрупването на повече статистически данни, тенденцията се преобръща отново -
това само потвърждава максимата че всичко ново е всъщност добре забравено старо.
Съществуват тефлонови мембрани, които се произвеждат от политетрафлуоретилен -
химично съединение, което намира приложение и при производството на шевен
материал. Много производители поставят допълнителни метални пластини в
тефлоновата мембрана с цел осигуряване на ригидност и предпазване от колапс на
мембраната. Може би най-широко приложение намират обаче титановите мрежи, които
са показани на графичната схема долу.
Схема на титанова мрежа на производителя
Neobiotech - Южна Корея. Мрежите са с различна
форма в зависимост от конфигурацията на костния дефект. При някои от тях има
отвори за фиксация към зъбния имплант; първоначално се разчиташе на фиксацията
на мрежата само с помощта на меките тъкани, но впоследствие производителят
добави допълнително отворчета в периферната част с цел допълнителна стабилизация
с фиксиращи винтове или фрикционни пинове. Както вече стана въпрос, мрежата е
ригидна и на горната схема се вижда как осигурява едно триизмерно пространство,
в което изкуствената кост е стабилизирана и изолирана от всякакви външни
механични въздействия. Поради това всички тези мрежи намират много широко
приложение в практиката. Виждат се и перфорационните отвори - те са добавени с
цел да не се затрудни достъпът на клетки и костни морфогенетични протеини в
посока костния дефект, тъй като вътрешната камбиална повърхност на периоста има
силно изразен регенеративен потенциал по отношение на костта. Въпросните отвори
се превръщат от преимущество в неприатен проблем в момента, в който титановата
мрежа се оголи и влезе в контакт с устната кухина - тогава през тях в областта
на дефекта навлизат хранителни остатъци и микроорганизми, изкуствената кост се
инфектира и се стига до бърз и сигурен провал. По тази причина други
производители предлагат плътно титаново фолио - то няма перфорирани области и
осигурява идеална изолация на областта, в която е необходимо да се образува нова
костна тъкан. Разбира се, тогава няма как да се разчита на регенераторния
потенциал на периоста - нова костна тъкан се образува единствено по ендоосален
път. Много автори препоръчват покриване на титановата мрежа с нерезорбируема
тефлонова мембрана - тогава отново се затруднява достъпът на периоста до костния
дефект, при което няма разлика между тази комбинация и плътното титаново фолио.
Тефлоновата мембрана обаче изолира метала чисто механично, тъй като понякога
острите ръбове прорязват меките тъкани и влизат в контакт с устната кухина.
Осигуряването на триизмерно пространство за костната пластика е важно и
с оглед на някои биологични особености на костозаместващите материали.
Постепенно те се резорбират и се заместват от здрава костна тъкан; при това
обаче не се запазват сто процента от първоначалния обем. В идеалния случай по
литературни данни част от графта се резорбира и се запазват около 80 - 85 % от
първоначалния обем. Ето защо е необходимо да се осигури малко по-голямо
пространство, за да има резерв за бъдещата резорбция - именно с тази цел върху
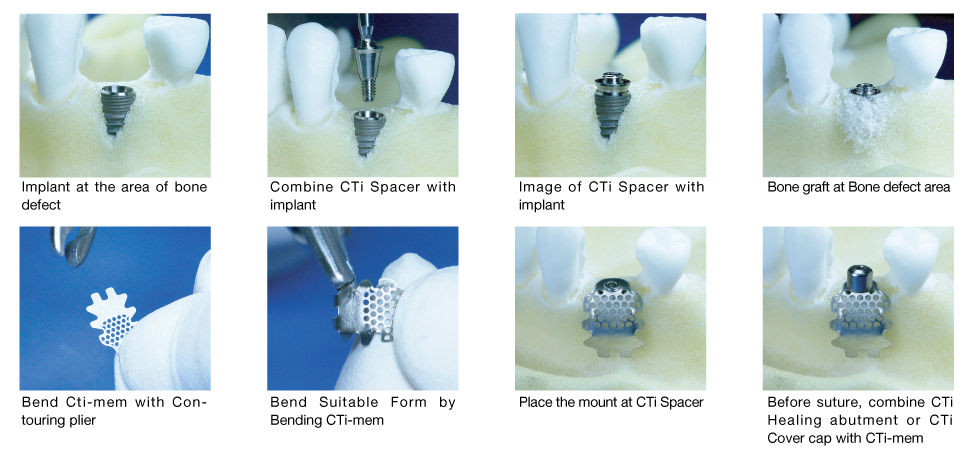
импланта се поставя така нареченият спейсър (от английски
space - пространство). Този спейсър е с конична форма и осигурява
допълнителното пространство, което да коменсира степента на резорбция. Идеята е
в крайния етап на оздравителния процес да има новообразувана кост поне до нивото
на имплантантната шийка. Предлагат се спейсъри с различна височина - 1, 2 и 3
милиметра, но най-често се използва този с минималната височина, тъй като при
по-голяма височина има по-голяма опасност от оголване поради дехсиценции на
меките тъкани. Разбира се, по-високият спейсър осигурява значително по-голямо
пространство и съответно повече новообразувана кост, така че във всеки един
клиничен случай е необходимо да се прецизират индикациите и контраиндикациите.
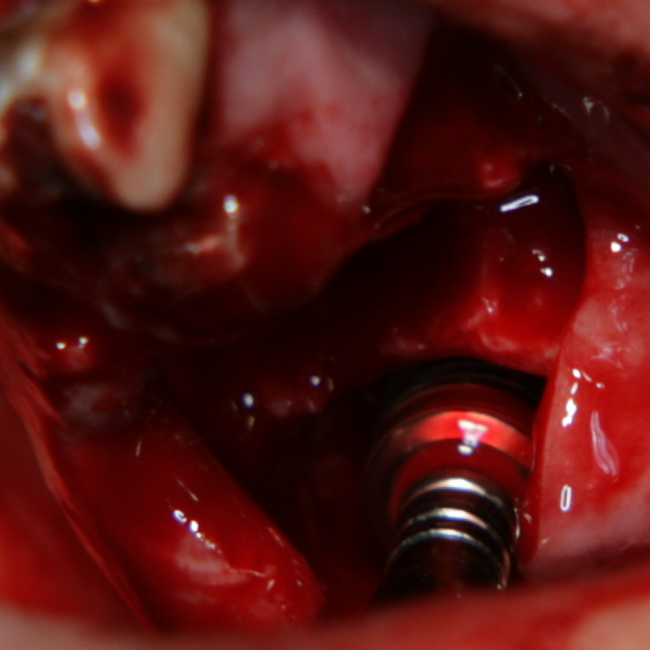
Начин на поставяне на титановите мрежи при вестибуларен костен дефект.
Добре се вижда пространството около имплантатната шийка, което се осигурява от
спейсъра с цел формиране на костен обем. Също така добре е показано и
триизмерното пространство под титановата мембрана, в което се очаква да се
образува нова кост. Липсват допълнителни фиксиращи винтове или фрикционни пинове
- което е недостатък на тази модификация на продукта на
Neobiotech. През 2013 година обаче този недостатък беше премахнат и към
настоящия момент повечето титанови мрежи на въпросния производител се предлагат
с отвори за фиксация.
Малък костен дефект с цепковидба форма между имплантатната повърхност и
зъбната алвеола при
имедиатно имплантиране. Тъй като дефектът е с ширина не повече от два
милиметра и е заобиколен от костта и имплантатната повърхност, допълнитена
имобилизация не е необходима. Дори и само при покриването му с колагенова
мембрана прогнозата е отлична - за период от около четири месеца цепнатината се
изпълва със здрава костна тъкан.
Малък по обем костен дефект на долна челюст вестибуларно. Предстои
поставяне
на зъбни импланти
Разпробиване на костен отвор за поставяне на зъбен имплант
Поставяне на зъбния имплант с динамометричен ключ
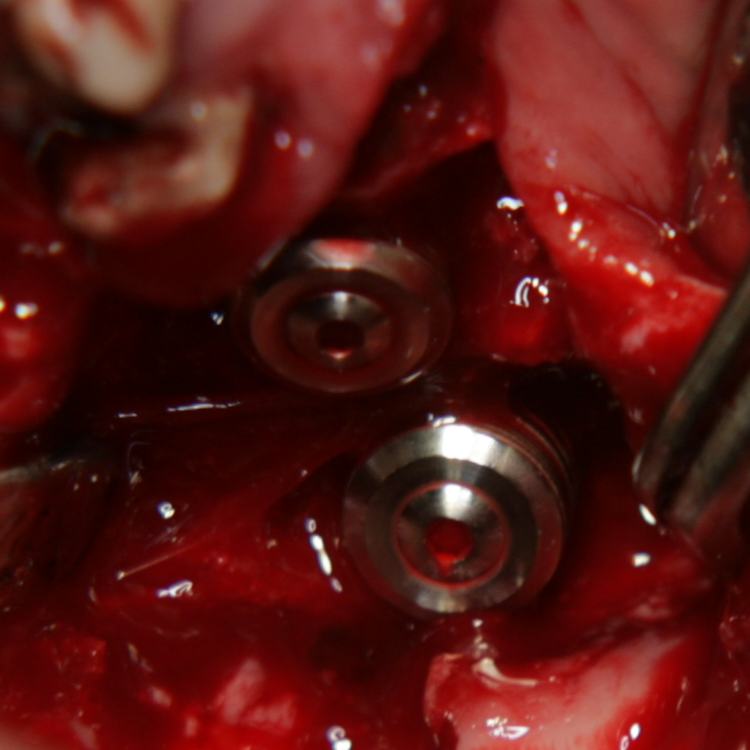
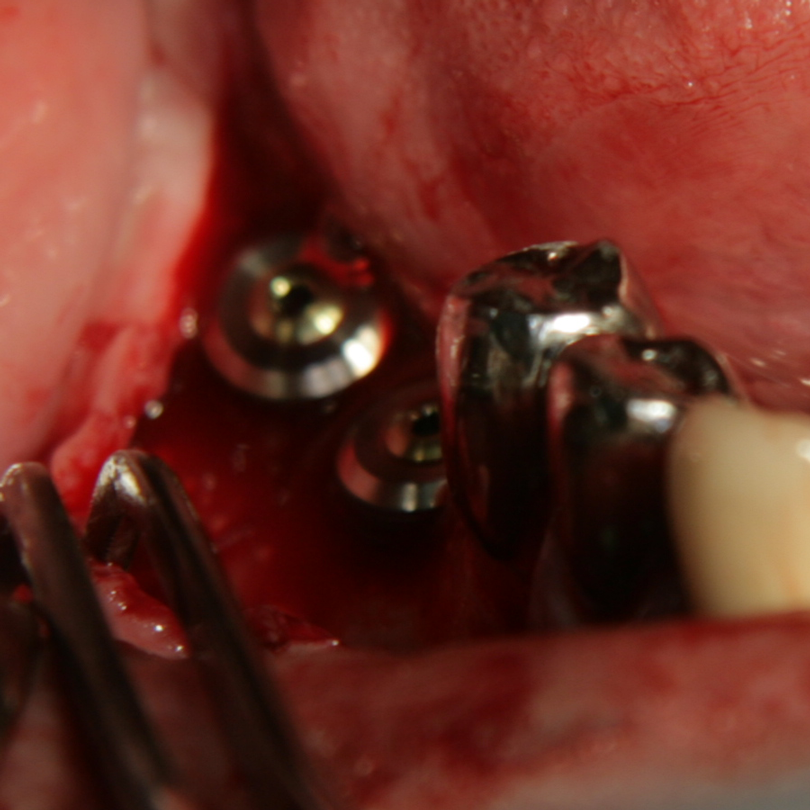
Два зъбни импланта, поставени на мястото на зъби 46 и 47. Налице е
костен дефект вестибуларно, дълбочина на дефекта - около 3 мм. на зъб 46 и 1 мм.
на зъб 47
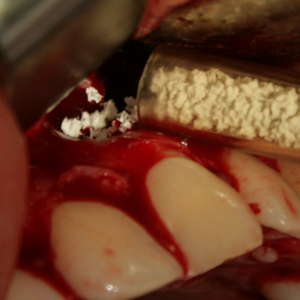
Поставяне на костозаместващия материал
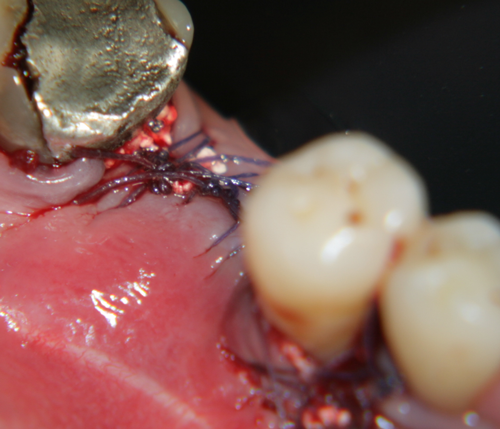
Зашиване на меките тъкани
Адаптация на венечната папила - налице е известна дехисценция, тъй като
изкуствената кост раздува и деформира меките тъкани донякъде. Обикновено подобни
дехисценции оздравяват безпроблемно, тъй като под папилата е разположена здрава
съединителна и костна тъкан - дори се постига известно удебеляване на
кератинизираната гингива.
Много често се налага увеличаване на костния обем не само в областта на
имплантологията, но и в парадонтологията. В повечето случаи там е необходимо да
се осигури съвсем минимално увеличение на обема на костните тъкани - в областта
на пародонтални джобове, бифуркационни или трифуркационни цепки и т.н. На
снимката горе се вижда оголена трифуркация на първи горен десен молар - почти
винаги медиовестубуларният корен се оголва първи при подобни рецесии. Важно
условие за добрата успеваемост на подобни оперативни интервенции е зъбът да бъде
неподвижен - първичната стабилност на графта е отново от ключово значение за
превръщането му в здрава костна тъкан. Зъби с патологична подвижност от втора
или трета степен няма особен смисъл да бъдат подлагани на пародонтологични
операции - подлежат на екстракция и
поставяне
на зъбни импланти.
Апликация на изкуствена кост в областта на бифуркационния дефект
Моделаж и оформяне на костозаместителя
Необходимо е оголената коренова повърхност да се покрие с гранулите на
изкуствената кост. Апликациите на различни видове мембрани обикновено подобряват
постоперативния резултат - тъй като донякъде предпазват проникването в дълбочина
на хранителни остатъци и микроорганизми, които биха могли да компрометират
костната пластика.
В миналото се прилагаше изолация на оперативното поле с пародонтална
превръзка. През последните няколко години в цял свят употребата на
пародонталните превръзки е ограничена, тъй като те не осигуряват абсолютна
изолация на оперативното поле. Под пародонталната превръзка още при първото
хранене проникват хранителни остатъци и микроорганизми и се стига до техния
разпад; проблемът е че не съществува ефективен способ за почистване на тези
материи, така че днес се приема че пародонталната превръзка повече вреди,
отколкото да подпомага оздравителния процес. От известна полза е компресията и
задържането на меките тъкани в едно и също положение в рамките на няколко дни -
не се формират големи постоперативни хематоми и се осигурява така необходимата
първична стабилност в началния етап на епителизацията; все пак, доброто зашиване
на всички муко-периостални ламба също осигурява добра първична стабилност, а
хигиената е несравнимо по-добра. В хирургията на целия организъм е отдавна
известно че открита рана без превръзка заздравява с по-малко усложнения,
отколкото изолирана рана - особено в по-късните етапи на оздравителния процес,
на пети - десети следоперативен ден.
Дефект около зъбен имплант в кортикалната област
Запълване на костния дефект с остеопластичния материал
Osteora на производителя DFS - Германия. Материалът беше въведен в клиничната практика
през 2011 година от германската компания и даваше доста добри клинични
резултати, особено при по-малки по размер костни дефекти. Като химичен състав
представлява суспензия на калциев хидроксид - химично съединение, което намира
ширико приложение в кариесологията и ендодонтията. В областта на
пародонтологията и оралната хирургия това беше първото приложение на калциевия
хидроксид - той силно алкализира средата, подтиска възпалението, а калциевите
йони подпомагат първоначалната минерализация на новообразуваната кост. Обсъждаше
се и известна остеоиндуктивност на материала - индуциране на образуването на
кост там, където тя първоначално липсва. При дълбоки пародонтални джобове са
налице няколко клинично документирани случая, при които имаше вторично образуван
пародонт на мястото на костния дефект - нещо, което не е наблюдавано при нито
един друг материал в световен мащаб. За съжаление през 2015 година
производството на материала беше спряно - според производителя поради много
високите производствени разходи, които направиха материала на практика
непродаваме на световния пазар на дентални материали. Можем само да гадаем дали
това наистина е така или има и други фактори, оказали влияние върху решението на
компанията.
Същата германска компания предлагаше и още един продукт - емулсия от
калциев хидроксид с повишена концентрация и много ниско рН - материалът
Osteon, който се аплицира върху меките тъкани и
изолира оперативното поле. Тъй като емулсията е течлива и не може да се задържи
самостоятелно върху полето, производителят предлагаше и пародонтална превръзка,
която да се постави върху нея. За съжаление и трите продукта на
DFS към момента са спрени от производство и не се
предлагат на пазара.